หลักสูตรหลังการผ่าตัด
หลักสูตร หลังการผ่าตัดหลังการผ่าตัดเปลี่ยนข้อสะโพกประกอบด้วยขั้นตอนบังคับหลายขั้นตอนซึ่งช่วยในการฟื้นตัวอย่างรวดเร็วและการฟื้นตัวของชีวิตประจำวันปกติ
วันแรก
ครั้งหนึ่งผู้ป่วยถูกบังคับให้อยู่ในความไม่สามารถเคลื่อนย้ายบนเตียงเป็นเวลาหลายสิบวัน อย่างไรก็ตามในวันนี้ด้วยเทคนิคการผ่าตัดในปัจจุบันและขาเทียมใหม่พวกเขาสามารถเคลื่อนไหวต่อได้อย่างเห็นได้ชัดด้วยความช่วยเหลือของไม้ค้ำแล้ววันของการผ่าตัด
การรักษาในโรงพยาบาลจึงไม่นานและประมาณ 3 ถึง 5 วัน
คำแนะนำสองข้อมีความสำคัญมาก:
- เมื่อคุณนอนอยู่บนเตียงเพื่อพักผ่อนเป็นการดีที่คุณควรวางหมอนไว้ระหว่างขาเพื่อให้สะโพกอยู่ในตำแหน่งที่ถูกต้อง
- มันจะมีประโยชน์ในการสวมใส่เสื้อผ้าเบาะซึ่งรักษาแผลจากการดูถูกทางกายภาพ
ครั้งการกู้คืน
ผู้ป่วยควรใช้ ไม้ค้ำ ด้วยความระมัดระวังอย่างน้อย 4-6 สัปดาห์ นี่คือเวลาที่จำเป็นสำหรับแผลและเครื่องมือเอ็นกล้ามเนื้อเพื่อรักษาและกลับสู่ปกติ
ตราบใดที่การเดินผิดปกติควรใช้ ยากันเลือดแข็ง (เช่น เฮปาริน ) เพื่อป้องกันการก่อตัวของ ลิ่มเลือด ในขา
หากผู้ป่วยปฏิบัติตามการฟื้นฟูสมรรถภาพอย่างรอบคอบและไม่ได้บังคับเวลาการฟื้นตัวและการฟื้นตัวของกิจกรรมปกติจะเกิดขึ้นหลังจาก 2 หรือ 3 เดือน ในกิจกรรมปกตินั้นยังรวมถึงการฝึกซ้อมของกีฬาบางประเภทซึ่งไม่มีการเคลื่อนไหวอย่างฉับพลันและการกระแทก ดังนั้นเราจึงแนะนำอย่างยิ่งให้ไม่ฝึกซ้อมฟุตบอลเล่นสกีขี่รักบี้ ฯลฯ
ตารางต่อไปนี้สรุปเวลาเฉลี่ยสำหรับการกลับสู่กิจกรรมประจำวันทั่วไปบางอย่าง
| กิจกรรม | หลังจากคุณกลับมาได้เท่าไหร่ | คำอธิบายสั้น ๆ |
| การขับรถ | 6 สัปดาห์หลังจากการผ่าตัด | ผู้ป่วยอาจมีปัญหาในการเข้าและออกจากรถ วิธีแก้ปัญหาคือสามารถนั่งและเปิดเบาะด้วยขาคู่ขนาน |
| งาน | 6-12 สัปดาห์หลังการผ่าตัด | เวลาขึ้นอยู่กับประเภทของงาน หากอยู่ประจำการฟื้นตัวอย่างชัดเจนต้องใช้เวลาน้อยลง |
| ชีวิตทางเพศ | 6-8 สัปดาห์หลังการผ่าตัด | มันจะดีกว่าที่จะรอให้คำปรึกษาของแพทย์ที่เข้าร่วม |
ความเจ็บปวดและเหนื่อยล้า
อาการปวด หลังการผ่าตัดเป็นหนึ่งในความผิดปกติที่น่ากลัวที่สุดของผู้ป่วย
อย่างไรก็ตามเป็นเรื่องปกติที่จะเตือนคุณโดยเฉพาะอย่างยิ่งหลังจากการผ่าตัดเช่นการเปลี่ยนสะโพก เวลาที่ใช้ในการอ่อนเพลียจะแตกต่างกันไปในแต่ละคน ไม่ว่าในกรณีใดมันไม่ได้ยาวนัก
เช่นเดียวกันกับความ เหนื่อยล้า อย่างต่อเนื่อง ในความเป็นจริงมันก็ไม่ต้องกังวลเพราะมันเป็นผลตามธรรมชาติหลังจากการแทรกแซง
สิ่งที่ควรกังวล
มีสามสัญญาณที่ต้องดึงดูดความสนใจของผู้ป่วย:
- ลักษณะที่ปรากฏของ สีแดง ที่แผล
- อาการปวดเพิ่มขึ้นอย่างต่อเนื่องมากกว่าการลดลง
- อาการบวมน้ำ ที่แผล
ในการปรากฏตัวของพวกเขาจะแนะนำให้รีบติดต่อแพทย์ที่เข้าร่วม
การตรวจสอบระยะแรก
การตรวจสอบหลังการแทรกแซงครั้งแรกจะต้องทำที่แพทย์ที่เข้าร่วมหลังจากประมาณ 6-12 สัปดาห์
หากการรักษายังคงดำเนินต่อไปอย่างสม่ำเสมอการตรวจสอบครั้งที่สองจะถูกกำหนดในหนึ่งปีนับจากวันที่
ในที่สุดหากการให้คำปรึกษาทางการแพทย์ครั้งที่สองเป็นบวกจะต้องดำเนินการตรวจสอบที่ตามมาทุก 5 ปี ในโอกาสเหล่านี้มีการตรวจเอ็กซ์เรย์เพื่อประเมินการสึกหรอของขาเทียม
การเคลื่อนไหวและท่าทางเพื่อหลีกเลี่ยง
ช่วงเวลาหลังการผ่าตัดมีความละเอียดอ่อนและเราจำเป็นต้องดูแลทุกรายละเอียดเล็ก ๆ น้อย ๆ หากเราต้องการฟื้นตัวได้ดีขึ้น ดังนั้นควรหลีกเลี่ยงการเคลื่อนไหวอย่างฉับพลันและตำแหน่งที่รุนแรง
- หลีกเลี่ยงการงอสะโพกที่มุมมากกว่า 90 °ในแต่ละกิจกรรม
- หลีกเลี่ยงการเคลื่อนไหวสะโพกหมุน
- อย่ายึดขาที่ใช้งาน
- หมุนตัวเองในก้าวเล็ก ๆ
- หลีกเลี่ยงการประคบแผล (เช่นนอนหลับ)
- อย่าไขว่ห้าง
- หลีกเลี่ยงเก้าอี้ที่ต่ำเกินไปและมีห้องส้วมที่บ้าน
การฟื้นฟูสมรรถภาพ
การฟื้นฟูสภาพ เป็นสิ่งจำเป็นในการกู้คืนการเคลื่อนไหวของข้อต่อทั้งหมดภายในกรอบเวลาที่กำหนดไว้
มันเริ่มต้นแล้วหลังจากออกจากโรงพยาบาลและประกอบด้วยโปรแกรมการออกกำลังกายที่จะดำเนินการในโรงยิม ที่นี่ผู้ป่วยจะต้องพึ่งพาการดูแลและคำแนะนำของนักกายภาพบำบัดผู้เสนอแบบฝึกหัดที่จะดำเนินการและแก้ไขข้อผิดพลาดใด ๆ ในการดำเนินการ
การฟื้นฟูเป็นช่วงเวลาที่สำคัญไม่เพียง แต่สำหรับการฟื้นฟูร่างกายเท่านั้น แต่ยังสำหรับการฟื้นฟูจิตใจด้วย ความรู้สึกเจ็บปวดรับความเดือดร้อนในช่วงเริ่มต้นของกระบวนการกู้คืนสามารถทำให้คนไข้รู้สึกไม่สบาย แต่การสนับสนุนจากคนรอบตัวเขาสามารถช่วยเขาเอาชนะปัญหาเหล่านี้ได้
ระยะเวลาของการมีเพศสัมพันธ์
อวัยวะเทียมมักใช้เวลาประมาณ 15 ถึง 20 ปีขึ้นอยู่กับรุ่นที่ใช้
ดังที่เราได้เห็นการกู้คืนหลังการผ่าตัดมีความยาวและสมควรได้รับความสนใจที่เหมาะสม ดังนั้นการเลื่อนการผ่าตัดครั้งที่สองถึงแม้ว่าสองสามปีที่ผ่านมาเนื่องจากการปลูกถ่ายอวัยวะเทียมที่มีมานานแล้วนั้นไม่ได้มีรายละเอียดเล็กน้อย (โดยเฉพาะสำหรับผู้ป่วยอายุน้อย)
ผล
สะโพกเทียมครั้งแรกถูกนำไปใช้ในยุค 60 ในช่วงไม่กี่ปีที่ผ่านมาเทคนิคดังกล่าวได้รับการปรับปรุงให้ดีขึ้นอย่างเห็นได้ชัดและประโยชน์ที่ผู้ป่วยจะได้รับจากการผ่าตัดนั้นเป็นรูปธรรม ไม่น่าแปลกใจเลยที่ถือว่าเป็นหนึ่งในวิธีการผ่าตัดที่มีประสิทธิภาพมากที่สุด
หลังจากการฟื้นฟูสมรรถภาพผู้ป่วยสามารถกลับไปใช้ชีวิตปกติที่มีคุณภาพดีได้
ความเสี่ยงจากการแทรกแซง
การผ่าตัดเปลี่ยนสะโพกนั้นได้รับการแก้ไขในทางบวกเสมอ อย่างไรก็ตามตามข้อมูลสถิติบางอย่างหนึ่งใน 10 กรณีอาจมีภาวะแทรกซ้อน ในบางสถานการณ์ผู้ป่วยจะต้องเข้ารับ การผ่าตัดแก้ไข
นอกจากนี้การร้องเรียนล่าสุดคือขาเทียมที่มีหัวและโลหะแทรก ( ขาเทียมโลหะ / โลหะ ) ทำให้เกิดความเสียหายต่อเนื้อเยื่อกระดูกโดยรอบและไม่เพียง แต่
ภาวะแทรกซ้อน
ภาวะแทรกซ้อนที่พบบ่อยที่สุดคือ:
- การคลายของเทียม
ลักษณะ: มันเกิดขึ้นเมื่อการเชื่อมโยงระหว่างลำต้นของขาเทียมและโคนขาที่เหลือกลายเป็น labile มากขึ้น มันเป็นสถานการณ์แบบคลาสสิกซึ่งเกิดขึ้นประมาณปีที่สิบสิบห้าของอายุของอวัยวะเทียม
อาการ: ความเจ็บปวดและความรู้สึกไม่มั่นคง
การแก้ไข: จำเป็นต้องมีการผ่าตัดแก้ไข
- การเคลื่อนที่ของสะโพก
ลักษณะ: เกิดขึ้นเมื่อหัว "หมด" จากถ้วย บ่อยครั้งมากขึ้นในช่วงเดือนแรกหลังการแทรกแซง
วิธีแก้ปัญหา: การผ่าตัดจำเป็นต้องเปลี่ยนอวัยวะเทียม
- สวมเร็ว
- ข้อแข็งทื่อ
ลักษณะ: เนื้อเยื่ออ่อนที่ล้อมรอบอวัยวะเทียมสามารถแข็งตัวซึ่งเป็นอันตรายต่อการเคลื่อนไหวของข้อต่อ มันเกิดขึ้นโดยเฉพาะในผู้ป่วยสูงอายุ
ทางออก: มีการรักษาที่ไม่ผ่าตัด
อย่างไรก็ตามภาวะแทรกซ้อนที่ร้ายแรงที่สุดนั้นเกี่ยวข้องกับความเป็นไปได้ของการ เกิดลิ่มเลือด หรือ การติดเชื้อ เหตุการณ์เหล่านี้เกิดขึ้นน้อยมาก: หนึ่งกรณีต่อ 100
การเกิดลิ่มเลือดเกิดจากการไม่สามารถเคลื่อนย้ายได้ซึ่งผู้ป่วยถูกบังคับ ตามที่ทราบกันดีว่าในความจริงแล้วความสามารถในการเคลื่อนที่ของแขนขาทำให้เกิดลิ่มเลือดภายในเส้นเลือดซึ่งขัดขวางการไหลเวียนของเลือดตามปกติ
ในทางกลับกันการติดเชื้อเกิดขึ้นเนื่องจากการแพร่กระจายของแบคทีเรียซึ่งมีผลต่อเนื้อเยื่อรอบอวัยวะเทียม ผู้ป่วยสังเกตเห็นว่ามีอาการบวมแดงและปวดที่สะโพก
ความเสียหายจากโลหะ - โลหะ
การค้นพบที่แทรกหัวและโลหะสามารถมีผลเป็นอันตรายต่อผู้ที่สวมใส่พวกเขาค่อนข้างล่าสุด (2010) ตั้งแต่นั้นมา หน่วยงานกำกับดูแลผลิตภัณฑ์ยาและสุขภาพ (MHRA) ได้กำหนดแนวทางพิเศษสำหรับผู้ที่ได้รับพืชชนิดนี้ซึ่งให้การควบคุมประจำปี
แต่สิ่งที่เป็นผลกระทบของขาเทียมเหล่านี้คืออะไร? โลหะของอวัยวะเทียมที่สัมผัสกันทำปฏิกิริยาทำลายกระดูกรอบ ๆ และแพร่กระจายเข้าสู่กระแสเลือด อันที่จริงแล้วการตรวจเลือดที่ทำกับผู้ป่วยที่มี รากฟันเทียมทำ ด้วย โลหะ / โลหะ นั้นแสดงให้เห็นถึงร่องรอยของ โครเมียมในซีรัม
การวิจัยเกี่ยวกับปัญหาเหล่านี้ยังคงดำเนินต่อไปเพื่อทำความเข้าใจภายใต้สถานการณ์ที่ขาเทียมที่เป็นปัญหานั้นเป็นอันตราย
การปลูกรากฟันเทียมทดแทนสะโพก
มีสองทางเลือกในการทำขาเทียมอย่างสมบูรณ์:
- การ เคลือบผิวเทียม
- อวัยวะเทียมสั้น
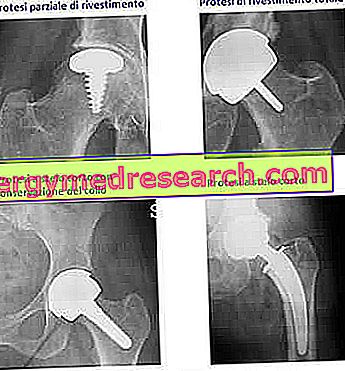
ภาพ: สะโพกเทียมทางเลือกสู่โมเดลคลาสสิค จากเว็บไซต์: hcitalia.it
ขาเทียมนั้นช่วยในการถนอมหัวกระดูกต้นขาและใช้การเคลือบผิวโลหะแบบง่าย ๆ ในช่องของอะซิบูลตัม การกำจัดกระดูกมีน้อย
ในทางกลับกันอวัยวะเทียมแบบสั้นนั้นมีความคล้ายคลึงกับขาเทียมคลาสสิก แต่ลำต้นนั้นมีขนาดเล็กกว่ามาก ส่วนของกระดูกโคนขาจะถูกลบออก แต่ส่วนของร่างกายที่ถูกเอาออกนั้นต่ำกว่าการทำขาเทียมอย่างสมบูรณ์
ข้อดีและข้อเสีย
ขาเทียมทั้งสองแบบนี้มีข้อได้เปรียบอย่างมาก อย่างไรก็ตามในทางกลับกันพวกมันยัง มีประสิทธิภาพลดลง ด้วยเช่นกันเพราะพวกเขา "จับ" น้อยลงบนกระดูกที่ปลูกถ่ายอวัยวะ (โดยเฉพาะบนกระดูกโคนขา)
ซึ่งหมายความว่าพวกเขาอยู่ภายใต้การโพสต์จากสถานที่ของแอปพลิเคชัน; ซึ่งถ้าเกิดขึ้นต้องมีการผ่าตัดแก้ไข
เมื่อมีทางเลือกทางเลือกที่ประยุกต์ใช้?

รูปที่: รุ่นคลาสสิกของการเปลี่ยนสะโพก มันแทนที่ข้อต่อทั้งหมดและเป็นส่วนหนึ่งที่ดีของกระดูก จากเว็บไซต์: hcitalia.it
การเคลือบเทียมและขาเทียมสั้นมักใช้กับผู้ป่วยอายุน้อย อันที่จริงแล้วกระดูกอ่อนนั้นแข็งแรงและทำให้อวัยวะเทียมสามารถเชื่อมได้ง่ายขึ้น นอกจากนี้ชายหนุ่มที่ดีขึ้นทนต่อการผ่าตัดแก้ไขที่เป็นไปได้
การพัฒนาในอนาคต
เทคโนโลยีทางการแพทย์พยายามปรับปรุงสะโพกแทน
การวิจัยมีพื้นฐานมาจาก:
- การปรับปรุงวัสดุ: แข็งแรงทนทานยิ่งขึ้นปลอดสารพิษและสามารถรับประกันการเคลื่อนย้ายข้อต่อสูงสุด
- พืชไร้ซีเมนต์ที่ทนทาน
- ปรับปรุงการผ่าตัดด้วยคอมพิวเตอร์เพื่อใช้สะโพกเทียมที่มีความแม่นยำสูง