สภาพทั่วไป
การผสมเทียม เป็นเทคนิคการให้กำเนิดทางการแพทย์ที่ใช้ในการ รักษาภาวะมีบุตรยาก
อย่างมีนัยสำคัญวิธีการที่เกี่ยวข้องกับการแนะนำของเมล็ดชายในทางประดิษฐ์ในอุปกรณ์การสืบพันธุ์ของผู้หญิง
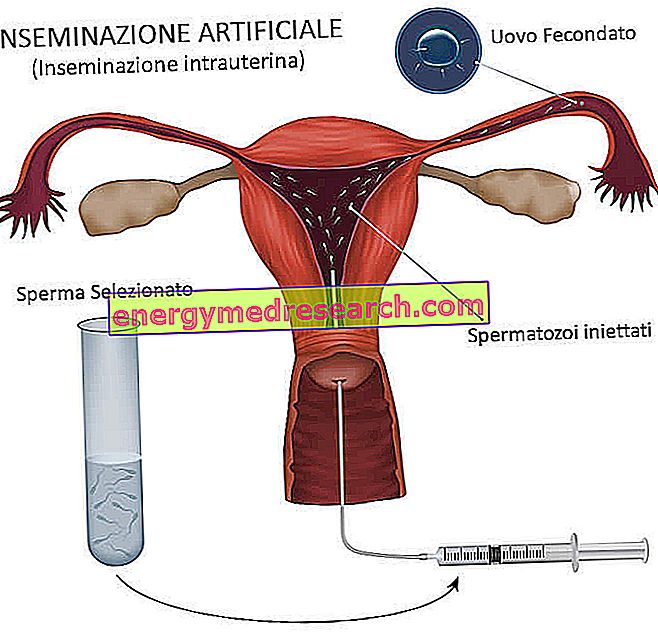
การผสมเทียมจะดำเนินการในช่วงรอบการรับ สาร ในวัฏจักรธรรมชาติหรือหลังจากการกระตุ้นทางเภสัชวิทยาในระดับปานกลาง จุดมุ่งหมายคือเพื่อส่งเสริมการประชุมที่เกิดขึ้นเองของสอง gametes (oocytes ของผู้หญิงและสเปิร์มของมนุษย์) ในร่างกายของผู้หญิง
อัตราต่อรองของการตั้งครรภ์แตกต่างจาก 10% ถึง 15% ต่อความพยายามขึ้นอยู่กับโรคพื้นฐานและอายุของผู้ป่วย
อะไร
การผสมเทียมเป็นเทคนิค การให้กำเนิดทางการแพทย์ (PMA) เทคนิค ระดับแรก วิธีนี้จึงเป็นหนึ่งในตัวเลือกการรักษาที่ง่ายที่สุดและรุกรานน้อยที่สุดที่แนะนำสำหรับคู่รักที่ปรารถนาจะมีลูก แต่ผู้ที่ไม่สามารถตั้งครรภ์ได้เอง
หมายเหตุ
เช่นเดียวกับวิธีการ PMA อื่น ๆ การผสมเทียมถูกระบุโดยแพทย์ในบริบทของ เส้นทางการรักษา ในกรณีที่ภาวะมีบุตรยากของพันธมิตรอย่างน้อยหนึ่งในสองรายได้ถูกจัดตั้งขึ้นและไม่มีวิธีการรักษาที่มีประสิทธิภาพอื่น ๆ เพื่อแก้ปัญหานี้ .
การผสมเทียมนั้นเลียนแบบการสืบพันธุ์ตามธรรมชาติ: ตัวอสุจิที่ถูกเลือกก่อนหน้านี้ในห้องทดลองนั้นจะถูกนำไปวางไว้ในเครื่องสืบพันธุ์ของผู้หญิงใกล้กับการตกไข่ ดังนั้นการประชุมของเซลล์สืบพันธุ์เพศชายที่มีเซลล์ไข่และการปฏิสนธิเกิดขึ้นตามปกติภายในอุปกรณ์สืบพันธุ์สตรี
การผสมเทียมนั้นมีประโยชน์อย่างยิ่งเมื่อตัวอสุจิมีปัญหาในการเอาชนะช่องคลอดและปากมดลูกเนื่องจากมีอุปสรรคหรือขาดปริมาณหรือคุณภาพของตัวอสุจิ
เทคนิคการผสมเทียม
วิธีการผสมเทียมนั้นแตกต่างกันไปตามไซต์ที่เก็บน้ำอสุจิไว้:
- การผสมเทียมมดลูก (IUI) : เทคนิคที่ใช้กันอย่างแพร่หลายมากที่สุดซึ่งมีการนำอสุจิเข้าสู่มดลูกโดยตรง
- การผสมเทียม Intracervical (ICI) : อสุจิถูกป้อนเข้าไปในปากมดลูก วิธีนี้เป็นวิธีที่ต้องการเมื่อไม่มีความเป็นไปได้ในการฝากตัวอสุจิในส่วนโค้งทางช่องคลอด
- การผสมเทียมในช่องท้อง (IPI) : ประกอบด้วยการฉีดเชื้อของน้ำเชื้อเข้าไปในสายดักลาส (ระหว่างไส้ตรงและผนังด้านหลังของมดลูก) เทคนิคนี้ไม่ได้ใช้กันอย่างแพร่หลายเนื่องจากมีแนวโน้มที่จะพัฒนาแอนติบอดี้ต่อต้านสเปิร์มมากขึ้น
- การผสมเทียมท่อนำไข่ (ITI) : ดำเนินการถ้าทูบาของผู้หญิงอยู่ในสภาพที่สมบูรณ์และเมื่อเทคนิคอื่น ๆ ล้มเหลว ผ่านสายสวนและภายใต้การแนะนำของอัลตร้าซาวด์ของเหลวน้ำเชื้อถูกนำเข้าสู่ท่อเว็บไซต์ธรรมชาติของการประชุมระหว่างตัวอสุจิและเซลล์ไข่
การผสมเทียมนั้นขึ้นอยู่กับพันธมิตรนั้น:
- การผสมเทียม Conjugal (IAC) หรือ homologous: มัน เกี่ยวข้องกับการใช้ gametes คล้ายคลึงกันนั่นคือมาจากส่วนประกอบของทั้งคู่ ขั้นตอนนี้จะมีประโยชน์ในกรณีที่ภาวะเจริญพันธุ์ของเพศชายลดลง (ความเข้มข้นรวมของตัวอสุจิหรือจำนวนของสิ่งเหล่านี้ที่มีความคล่องตัวสูงต่ำกว่าบรรทัดฐานเล็กน้อย) และในกรณีที่ไม่มีการอุดตันของท่อนำไข่ในผู้หญิง
- ผู้บริจาคประดิษฐ์ (IAD) หรือการผสมเทียม: ใช้สเปิร์มจากธนาคารเมล็ด; วิธีนี้เหมาะเมื่อลักษณะของน้ำอสุจิเป็นเช่นการประนีประนอมอย่างสมบูรณ์ฟังก์ชั่นการสืบพันธุ์
เมื่อมีการระบุไว้
การผสมเทียมจะพิจารณาเมื่อเพศสัมพันธ์เป้าหมาย (กล่าวคือระหว่างวันของการตกไข่น่าจะเป็น) และ / หรือการกระตุ้นรังไข่ด้วยยาเกี่ยวข้องกับความล้มเหลวซ้ำ
การผสมเทียมแสดงในกรณีของ:
- ภาวะมีบุตรยากจากแหล่งกำเนิดที่ไม่รู้จัก (เช่นสาเหตุที่ไม่สามารถระบุได้);
- ปัจจัยที่ปากมดลูกหรือท่อนำไข่ (กายวิภาคและ / หรือการปรับเปลี่ยนการทำงานของคอมดลูกเมือกปากมดลูกหรือหนึ่งหรือทั้งสองท่อนำไข่);
- การเปลี่ยนแปลงที่ไม่รุนแรงปานกลางของพารามิเตอร์บางอย่างของน้ำอสุจิ เช่นนั้นตัวอสุจิมีปัญหาในการเข้าถึงมดลูก;
- ความยากลำบากทางเพศหรือการขัดขวางการกระทำทางเพศ (เช่นเช่นหากผู้หญิงที่ทุกข์ทรมานจากภาวะช่องคลอดหรือคู่ครองชายต้องผ่านการทำหมันหรือมีอาการกำเริบซ้ำ ๆ ของความอ่อนแอ)
การผสมเทียมสามารถชดเชยความผิดปกติของน้ำอสุจิในเพศชายได้เนื่องจากการเตรียมตัวอย่างก่อนขั้นตอนจะช่วยแยกตัวอสุจิที่สำคัญออกจากกันด้วยการเคลื่อนไหวแบบอนุรักษ์จากคุณภาพต่ำ
การผสมเทียมยังสามารถนำมาใช้ได้หากคู่ครองชายทนทุกข์ทรมานจาก:
- หลั่งถอยหลังเข้าคลอง (ในกระเพาะปัสสาวะ) กำหนดโดยการผ่าตัดต่อมลูกหมาก;
- โรคบางอย่างของระบบสืบพันธุ์เช่นในกรณีของ hypospadias ซึ่งเป็นเรื่องยากหรือเป็นไปไม่ได้ที่จะมีความสัมพันธ์ทางเพศที่สมบูรณ์
อย่างไรก็ตามสำหรับผู้หญิงแล้วการผสมเทียมนั้นถูกระบุต่อหน้า:
- endometriosis อ่อน;
- ความผิดปกติของการตกไข่
- ปัจจัยทางภูมิคุ้มกัน (เช่นการพัฒนาแอนติบอดีต่อต้านสเปิร์มซาซูน)
ความต้องการ
ในฐานะที่เป็นส่วนหนึ่งของการรักษาภาวะมีบุตรยากก่อนที่จะใช้วิธีการนี้แพทย์ยืนยันว่ามีเงื่อนไขดังต่อไปนี้:
- แจ้งชัดท่อนำไข่ ;
- ขาดการติดเชื้อ ในระบบสืบพันธุ์เพศชายและเพศหญิง;
- คุณภาพที่ยอมรับได้ (ความเคลื่อนไหวและสัณฐานวิทยา) และจำนวนตัวอสุจิ
สำหรับความสำเร็จของการผสมเทียมมันเป็นพื้นฐานในความเป็นจริงที่ oligo-astenospermia อ่อนหรือปานกลางและฟังก์ชั่นท่อนำไข่จะถูกเก็บรักษาไว้ (อย่างน้อย monolaterally)
มันจะดำเนินการอย่างไร
การผสมเทียมเป็นเทคนิคการให้กำเนิดทางการแพทย์ที่ให้ความเคารพในขั้นตอนปกติของกระบวนการสืบพันธุ์ เทคนิคนี้เป็นแบบผู้ป่วยนอกรุกรานน้อยที่สุดและไม่เจ็บปวด
กระตุ้นการตกไข่
การผสมเทียมสามารถทำได้ในรอบที่เกิดขึ้นเองหรือด้วยการกระตุ้นการตกไข่ผ่านการบริหารยา (โดยปกติคือ recombinant gonadotropins) เริ่มตั้งแต่วันที่สองหรือสามจากจุดเริ่มต้นของรอบประจำเดือน
เป้าหมายคือการชักนำให้รังไข่ผลิตฟอลลิเคิลมากกว่าหนึ่งรูและสร้างการเจริญเติบโตของเซลล์ไข่ 2-3 เซลล์พร้อมกันเพื่อเพิ่มโอกาสที่จะมีการปฏิสนธิอย่างน้อยหนึ่งเซลล์
การตรวจอัลตร้าซาวด์ของการตกไข่ดำเนินการระหว่างการรักษาช่วยให้สามารถปรับขนาดของยาเพื่อเพิ่มประสิทธิภาพการตอบสนองของรังไข่
ขึ้นอยู่กับขนาดของรูขุมและความหนาของเยื่อบุมดลูกเป็นไปได้ที่จะทำนายช่วงเวลาการตกไข่ของวัฏจักรที่กำลังดำเนินอยู่
โดยปกติทันทีที่รูขุมขนสองหรือสามชิ้นมาถึงมิติที่แน่นอน (ประมาณ 18 มม.) การตกไข่เกิดจากการฉีด chorionic gonadotropin (hCG) ของมนุษย์เพื่อใช้เวลาที่เหมาะสมที่สุดในการผสมเทียม
การเตรียมน้ำเชื้อ
น้ำอสุจิที่จำเป็นสำหรับการผสมเทียมนั้นเกิดจากการสำเร็จความใคร่ด้วยตนเองหลังจากการงดเว้น 2-5 วัน (เพื่อเพิ่มระดับของเชื้ออสุจิ) หรือจากการเจาะของท่อนำอสุจิ
ตัวอย่างที่ได้รับจะถูกเตรียมเป็นพิเศษในห้องปฏิบัติการกล่าวคือได้รับการบำบัดในลักษณะที่จะเลือกและทำให้ตัวอสุจิเคลื่อนที่ในปริมาณที่เพียงพอ
การเพาะเชื้อ
วันของการผสมเทียมได้รับการแก้ไขหลังจาก 36 ชั่วโมงหลังจากการบริหารของเอชซีจี น้ำอสุจิของคู่หูหรือผู้บริจาคซึ่งได้ตรวจสอบและถูกเลือกก่อนหน้านี้จะถูกปล่อยออกมาภายในอุปกรณ์สืบพันธุ์ของผู้ป่วย (ตามวิธีการ: โพรงมดลูก, ปากมดลูกหรือท่อ) ผ่านสายสวนบาง
มันเป็นกระบวนการง่ายๆไม่เจ็บปวดและคล้ายกันมากกับการตรวจทางนรีเวช
หลังจาก 14 วันจากการผสมเทียมปริมาณพลาสม่าβ-hCG จะดำเนินการเพื่อตรวจสอบว่าการตั้งครรภ์ได้รับการจัดตั้งขึ้นเรียบร้อยแล้ว
การจัดเตรียม
ในระหว่างการรักษาด้วยฮอร์โมนยาจะทำการตรวจอัลตร้าซาวด์และฮอร์โมนเพื่อติดตามความคืบหน้าของการตกไข่
การสอบเบื้องต้น
หากคู่รักล้มเหลวในการให้กำเนิดแม้จะมีเพศสัมพันธ์เป้าหมายในช่วงระยะเวลา 12-24 เดือนมันเป็นสิ่งจำเป็นที่จะตรวจสอบสาเหตุที่อยู่เบื้องหลังความยากลำบากในการคิดจากมุมมองทางคลินิก
ก่อนทำการผสมเทียมแพทย์นัดพบผู้ป่วยสองรายและเขียนประวัติทางการแพทย์ตามประวัติทางคลินิก ต่อมามันกำหนดชุดของการทดสอบที่เฉพาะเจาะจงเพื่อไม่รวมการปรากฏตัวของความผิดปกติของฮอร์โมน, มดลูกและโรคหลอด, ความผิดปกติของน้ำเชื้อและอื่น ๆ
| สำหรับคู่รัก | สำหรับผู้ชาย | สำหรับผู้หญิง |
|
|
|
หากเงื่อนไขที่พบไม่สามารถจัดการกับการแทรกแซงทางเภสัชวิทยาและ / หรือการผ่าตัดดังนั้นหากการให้กำเนิดเป็นไปไม่ได้หรือไม่ว่าในกรณีใด ๆ ความน่าจะเป็นของการเริ่มตั้งครรภ์นั้นอยู่ห่างไกล
ผู้เชี่ยวชาญของศูนย์ PMA สามารถแนะนำการผสมเทียมหรือขั้นตอนอื่นที่เหมาะสมกับโปรไฟล์ของคู่สมรสทั้งนี้ขึ้นอยู่กับสาเหตุของภาวะมีบุตรยาก
ความเสี่ยงและภาวะแทรกซ้อนที่อาจเกิดขึ้น
การผสมเทียมมักเกิดขึ้นโดยไม่มีภาวะแทรกซ้อนและไม่เกี่ยวข้องกับการซ้อมรบที่เจ็บปวด
ความเสี่ยงมี จำกัด แต่การตอบสนองต่อยาเพื่อกระตุ้นการตกไข่ควรได้รับการตรวจสอบด้วยอัลตร้าซาวด์ของรังไข่และ / หรือปริมาณฮอร์โมน ในกรณีของรูขุมจำนวนที่มากเกินไปในความเป็นจริงมีความจำเป็นต้องระงับการรักษาทันเวลาเนื่องจากผู้ป่วยสามารถพัฒนาผลที่ตามมา:
- การตั้งครรภ์หลายครั้ง;
- รังไข่ hyperstimulation ซินโดรม
ท่ามกลางความเสี่ยงที่เกี่ยวข้องกับการผสมเทียมก็พบว่า:
- ทำแท้ง;
- การตั้งครรภ์นอกมดลูก
ภาวะแทรกซ้อนที่อาจเกิดจากเทคนิคคือ:
- การติดเชื้อ;
- การแพ้ส่วนประกอบของการล้างน้ำอสุจิ;
- ปฏิกิริยาทางภูมิคุ้มกัน (การพัฒนาแอนติบอดีต่อต้านสเปิร์มซาซูน)
เปอร์เซ็นต์ของความสำเร็จ
การผสมเทียมนั้นสัมพันธ์กับผลลัพธ์ที่ดี อัตราต่อรองของการเริ่มตั้งครรภ์ด้วยเทคนิคนี้อยู่ที่ 10-15% ต่อรอบการรักษา
อัตราความสำเร็จของเทคนิคนี้แตกต่างกันไปขึ้นอยู่กับ:
- สาเหตุของภาวะมีบุตรยากในคู่;
- อายุของผู้ป่วย;
- ลักษณะเชิงคุณภาพและปริมาณของน้ำเชื้อ
- ประเภทของการกระตุ้นทางเภสัชวิทยาที่ดำเนินการ
โดยทั่วไปหากหลังจาก 3-4 รอบของการผสมเทียมโดยไม่มีการปฏิสนธิเกิดขึ้นเราแนะนำให้ประเมินกรณีและดำเนินการต่อไปในขั้นตอนที่ซับซ้อนยิ่งขึ้นเช่นการปฏิสนธินอกร่างกาย



